受訪專家:上海市第六人民醫院風濕免疫科副主任醫師 童 強
環球時報健康客戶端記者 張 冕
我們的身體每天都會代謝「垃圾」,尿酸便是其中之一,它需要腎臟和腸道定時運走。一旦尿酸升高,轉運不過來,就會在體內不斷堆積,進而引發痛風。韓國忠北國立大學醫學院近日研究發現,痛風不僅偏愛男性,還可能遺傳,有痛風家族史的人患痛風的風險更高。
研究人員從韓國國家健康保險資料庫中抽取了552萬人的數據信息,分析發現,有痛風家族史的人,患痛風的風險將增加近1.5倍。遺傳因素還會與超重/肥胖、飲酒一起對受試者進行「夾擊」:有痛風家族史且超重的人(體重指數為25~30),痛風風險增加3.39倍,肥胖者(體重指數大於30)的風險將增加6.62倍;有家族史且飲酒的人,痛風風險增加2倍,且對男性的影響比女性更大。
上海市第六人民醫院風濕免疫科副主任醫師童強在接受「環球時報健康客戶端」記者採訪時表示:「痛風是一種以嘌呤代謝障礙,高尿酸血症為基礎,導致關節和腎臟等全身多系統受累的炎症性免疫疾病。痛風性關節炎急性發作時,可引起關節局部紅、腫、熱、痛,影響全球約6億~10億人。隨著物質生活水平的提高,我國截至目前高尿酸血症患者約有1.4億人,痛風患者超過1000萬人。痛風除了影響關節外,也與慢性腎病、心血管疾病、腦血管疾病和性功能障礙發生有關。」
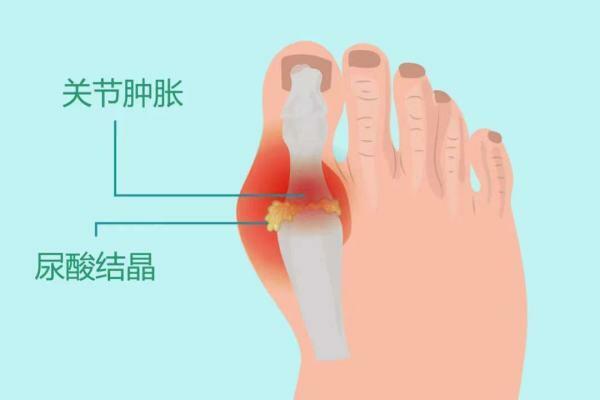
痛風分為原發性和繼發性兩大類,發病基礎是高尿酸血症。原發性痛風有一定的家族遺傳性,約10%~20%的患者有陽性家族史,體內尿酸生成過多或腎臟尿酸排泄障礙,都會導致高尿酸血症。目前研究發現,尿酸生成過多或排泄減少導致的原因可能各占50%,但具體發病機制還不清楚。繼發性痛風常繼發於腎臟疾病和血液病,或服用某些藥物所致的尿酸排泄減少、骨髓增生性疾病,以及腫瘤化療所導致的尿酸生成增多等。
童強表示:「總體來說,痛風的發病與遺傳、肥胖、高血壓、糖尿病、高血脂、飲酒(尤其是啤酒)、高嘌呤飲食(如海產品、動物內臟、肉湯、火鍋)等因素有關。有痛風家族史的人,患痛風的機率確實比普通人群高一些。比如,父親和爺爺都有痛風,子女的患病就會提升,一方面是因為家族遺傳中尿酸代謝功能比較薄弱,另一方面痛風發病與基因存在緊密關係,SLC2A9、 SLC22A12和ABCG2三個基因與痛風發病的關聯性最強,它們發生突變可將痛風發病率提高1倍。而且,男性患者遠多於女性,男女患者比例約為15:1,女性絕經前有雌激素的促尿酸排泄作用,幾乎沒有痛風的發生,但絕經後女性痛風發生的比例和男性就沒有太大差別了。」
此次最新研究發現,有痛風家族史的人如果同時存在肥胖、飲酒等問題,會助長痛風的發病風險。這是因為肥胖的人體內往往存在胰島素抵抗,可引起尿酸代謝、糖代謝和脂肪代謝紊亂,進而誘導低排泄型高尿酸血症,高血尿酸則會增加痛風發生風險。肥胖還會引起內分泌系統紊亂,如雄激素和腎上腺皮質激素水平下降,酮生成過多,從而抑制尿酸排泄。同時,肥胖者每日能量攝入比正常人多,攝入量大,嘌呤也會增多,嘌呤代謝加速會導致血尿酸濃度升高。美國研究人員發現,男性體重增加30%,血清尿酸含量增加1毫克/分升;女性體重增加50%,血清尿酸含量將增加0.8毫克/分升。
飲酒也是誘發痛風的重要危險因素,酒類中含有大量嘌呤,如果每日飲用酒精量為10~14.9克,引發痛風急性發作的風險將增加32%;每日飲用酒精量15~29.9克,痛風急性發作的風險增至49%;每日飲用酒精量30~49.9克,痛風急性發作的風險增至96%;若大量飲酒或酗酒,當酒精消耗量在每天50克及以上時,痛風急性發作的危險性將增至153%。
童強表示,痛風遺傳我們無法改變,但如果能控制外在的風險因素,將能大大降低發病風險,具體來說,應做到以下幾點:
1.每年體檢。有家族病史者應每年進行健康體檢,重點監測有無血尿酸升高,發現指標異常,應及時就醫治療,同時注意改善生活方式。
2.保持理想體重。減肥是治療痛風的重要任務,痛風高危人群應避免吃脂肪含量高的食物,如油炸食品、蛋糕、肥肉等,減少食用油的攝入。保持每周3次、每次半小時左右的中等強度運動。
3.均衡營養。飲食應遵循「高碳水化合物、中等量蛋白質和低脂肪」的原則。米麵等碳水化合物應占總熱量的55%~60%,可以減少脂肪分解產生酮體,有利於尿酸鹽排泄;蛋白質應占總熱量的11%~15%,通常每日攝入量為0.8~1克/千克體重;其餘熱量分配給脂肪,通常為40~50克/天。
4.多吃果蔬勤補水。果蔬有助於尿液鹼化,利於體內尿酸清除。充足的水分有助尿酸鹽的溶解, 防止尿酸結晶在組織中沉澱。
5.少攝入酒和海鮮。最好不要飲酒,特別是啤酒屬於高嘌呤飲品,會增加體內尿酸含量,誘發痛風急性發作。同時,要少吃海鮮、動物內臟等高嘌呤食物。▲