前幾天,我跟一個朋友閒聊肺癌治療進展,體會到現在肺癌的治療模式,跟之前那是完全不同了,也帶來了更好的治療效果,實現腫瘤長期控制,甚至5年不復發的患者越來越多。
興奮之餘,我的朋友問了一句,鄭醫生,你有沒有發現一個問題?
肺癌的治療固然重要,但是難道康復就不重要嗎?
你們現在天天講,生病了怎麼治?復發後怎麼辦?你有沒有考慮過另外一個問題,就是這個病穩定以後又該怎麼辦?
換句話說,5年不復發就真的永遠不復發嗎?
那如果他還會復發,我們又應該以一種什麼樣的策略去面對它呢?
現在這樣的患者越來越多,難道我們不應該給他們一個科學的指導方案嗎?
幾個問題下來,我也懵了。
查了一段時間資料,我今天決定講講這個話題。
為什麼強調五年不復發?
在說這個問題之前,我們必須要先回答一個問題,就是現在臨床上為什麼一直強調5年不復發。
因為在過去,肺癌的治療手段非常局限,相應的治療效果也非常慘澹。
最直觀的就是,儘管有相當部分的患者可以活過一年,也可以活過三年,但絕大多數都活不過5年。
因此為了評價治療效果,學界就普遍把第五年生存率,作為一個重要的評價指標。
比如,肺癌的術後化療之所以能夠被大家廣泛認可,就是因為在2008年
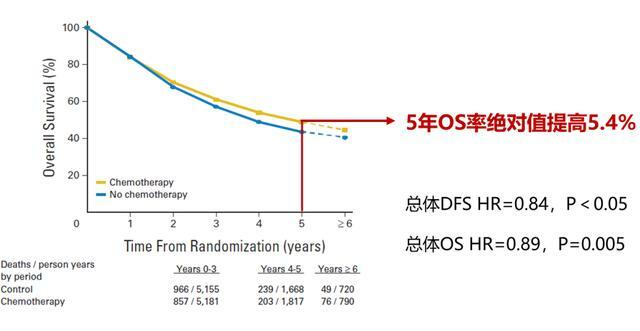
但是,比5年生存率更為嚴格的是5年不復發率。
這個很好理解,到了第5年依然存活的患者比例本身就很少,那其中還不復發的就更是鳳毛麟角。
再加上,長期以來的數據分析都提示,絕大多數的肺癌復發行為,都發生在治療以後的5年之內。
換言之,如果一個肺癌能夠在某種治療手段的干預下實現穩定控制5年不復發,那他就是真正的實現階級躍遷的人群。
這就是臨床治癒的由來,即基於臨床標準,評價為接近或達到治癒的狀態。
五年不復發就真的不復發了嗎?
臨床治癒的可靠性到底有多少?
回答這個問題的最有效方法,就是找到一大批5年不復發的肺癌患者,在更長的隨訪時間內去追蹤他們的復發比例。
帶著這個問題,我找到了2021年10月份發表在
研究者基於單個醫療中心長達14年的診療數據,納入接受手術並最終實現5年不復發的肺癌患者,最終得到1254名研究對象。
研究的目的,就是在更長的隨訪期內觀察這部分患者的復發比例以及內在聯繫。
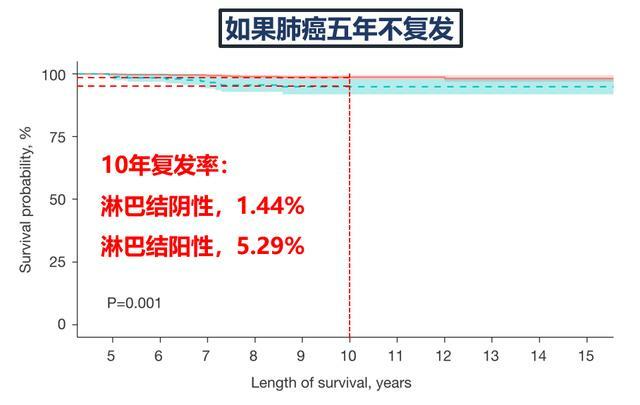
最終,在平均116個月的隨訪期內,有22例患者出現復發,占比1.8%。
其中,最常見的復發部位是肺部,有15例,其次是腦,有4例。
進一步的分析發現,手術切除的淋巴結狀態會影響5年以後的復發率。
如上圖所示,這個十年復發率,在淋巴結陰性人群是1.44%,在淋巴結陽性人群是5.29%;而10年以後則基本沒有復發事件,反應在圖中就是曲線基本沒有下移。
所以,5年不復發等於基本不復發,這個假設是成立的。
用5年不復發來界定臨床治癒人群,這個方法是科學合理的。
五年不復發≠徹底沒事
從上述數據來看,5年不復發確實是一個非常重要的里程碑。
但5年不復發並不能等同於徹底沒事,因為一系列研究都指出,肺癌治療一旦熬過前五年,將要額外面臨一個全新的狀況,即逐漸升高的新發肺癌風險。
前一部分我們講復發,這裡我們講新發,他們之間的區別主要是腫瘤來源的問題。
如果是復發,那病灶就是來自於早期的肺癌,相當於是它們的徒子徒孫;
而如果是新發,那病灶就和早期的肺癌沒有關係,相當於是另起爐灶長了一個全新的腫瘤。
首先是2014年發表在
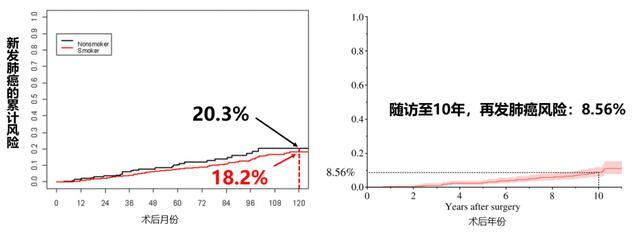
進一步分析顯示,肺癌術後隨訪時間越久,新發肺癌的風險越高,到了術後第十年,這個新發肺癌的風險將達到20%水平(下圖左)。
在2022年10月,另有一項研究發表在
研究納入648名I期手術切除肺腺癌患者,分析發現隨著隨訪時間不斷延長,這個群體新發肺癌的風險將越來越高,並第十年將達到8.56%(上圖右)。
第二個五年計劃的一些建議
從上文可得知,肺癌穩定5年以後的基本面有兩點,就是復發很少,而新發增多,因此,在這個階段,我們也需要對我們的治療方案作出調整:
第一、停止一切對身體有負擔的抗腫瘤治療。
對腫瘤穩定控制5年不復發的患者,此後出現復發的機率微乎其微, 此時繼續開展積極的抗腫瘤治療,只會加重身體負擔,而沒有任何的治療幫助。
從現有臨床證據來看,也不支持在這類患者中開展積極的抗腫瘤治療,化療靶向免疫均是如此。
至於現在很火的MRD技術,我個人認為只要過了5年也沒有繼續隨訪的必要,因為,如前文所述,5年以後的最大風險其實是來自於新發肺癌,他跟5年前的那個肺癌沒有任何的關係,可能攜帶有完全不同的基因類型,此刻,若還以5年前的肺癌基因為底板進行監測其實沒有任何的幫助,反而可能提供錯誤信息。
舉個例子,你可能肺上已經長了一個新的腫瘤,但是MRD檢測如果還是基於過去肺癌的基因型去評價,那結果就很有可能還是陰性,這就會可能導致信息有誤,從而引發決策偏差。
第二、積極控制基礎疾病,改善體力狀態,為可能發起的第2次戰役做足準備。
5年以後隨著新發惡性腫瘤的風險增加,有些人將不得不接受第二次的抗腫瘤治療,此時最明智的做法就是在惡性事件發生之前,高築牆廣積糧,採用一種健康的生活方式,控制基礎疾病,改善體力狀態。
第三、遠離導致肺癌發作的促癌因素。
目前比較明確的會導致肺癌發病的促癌因素,主要有PM2.5和吸菸。
因此肺癌手術以後一定要杜絕再次抽菸行為,還可以在長期居住工作的環境中,購置可以有效過濾PM2.5的空氣淨化器,幫助改善環境,降低患癌風險。
第四、定期複查。
結合前文數據,5年以後的肺癌復發病灶,最多見是肺部,其次是腦,因此,針對肺癌的治療後複查,可以多照顧這兩個區,比如可以每年做一次胸部CT和腦部MRI。
在檢查過程中尤其注意監測肺部小結節變化情況,提前發現高危結節,基於結節的性質和變化規律,進一步制定合理隨訪及干預措施。
關於一些數據的解讀

我相信很多朋友在看到這內心是很排斥的。
鄭醫生,我以為5年不復發就是治癒了,怎麼反而還盼來了一個大傢伙,老的沒搞定,新的又來了?那我的人生還有什麼希望可言?
其實大可不必如此慌張。
首先,老的肺癌治療效果很好,達到臨床治癒,將來復發的概率已經很低,即便真的復發了,在同宗同源的生物學行為模式下,如果第一次能實現長期的穩定控制,那第二次也絕大多數可以達到這種效果,所以,老的對手已然倒下。
其次,新發肺癌風險確實逐漸增加,但肺癌的發生發展是一個漫長的過程,現在臨床最常見的磨玻璃結節,動輒觀察數年穩定不變,即便變化也是一個極為緩慢的過程,在這個過程當中我們可以隨時進行干預,有非常充分的選擇空間。
從目前的數據來看,不管哪種肺癌,腺癌鱗癌甚至還是小細胞肺癌,只要我們早期發現,及時干預,都能實現相當不錯的治療效果,再搭配上隨時間推進越來越多樣的抗腫瘤治療,這部分患者的治療效果不管從哪個層面來看,都充滿希望,個人保守估計,在科學合理的隨訪方案和干預措施下,應該有超過一半的患者,可以單純通過一次干預實現再次的臨床治癒效果。
參考閱讀:《浸潤性腺癌只要有了這兩個特徵,5年生存率就能接近100%!》
所以局面並沒有大家想的那麼糟糕,既然老的對手已然倒下,而新的對手還在襁褓當中,我們處理武器又特別多,施展空間又特別大,這種情況下,想治療效果不好都難。
治療肺癌,我們需要知己知彼,才能百戰百勝。
今天的內容就是為了知彼。
在更好的了解對方的習性的情況下,制定更有針對性的應對策略,實現更有保障的遠期療效。
所以我說,肺癌患者成功邁過5年後,如何才能繼續通關下去?
你需要今天這本秘籍。