從慢性B型肝炎的自然病程來看,相較於HBeAg陽性患者,HBeAg陰性患者的HBsAg陰轉率發生較高,由此帶來一個熱點話題,即HBeAg陰性患者核苷(酸)類藥物(NA)停藥誘發HBsAg陰轉和臨床治癒,我們是否可以實現。
在「第九屆華夏上海肝病論壇」中,北京大學基礎醫學院病原生物學系暨感染病研究中心魯鳳民教授作「HBeAg陰性患者NA停藥誘發HBsAg陰轉和臨床治癒,我們準備好了嗎?」學術分享,肝膽相照平台將精彩內容整理成文,以饗讀者。
多角度視角看待
HBeAg陰性慢B肝患者臨床治癒
(1)從公共衛生的角度,追求B肝臨床治癒更有助於推進WHO提出的2030年消除B肝危害的目標。追求HBsAg陰轉可顯著改善慢B肝患者遠期不良結局。針對慢性HBV感染者,獲得HBsAg清除,其發生肝癌、失代償肝硬化、肝移植和/或死亡發生風險均顯著改善。對於HBV相關肝癌患者,獲得HBsAg清除也可顯著降低肝癌復發風險。
(2)從治療的角度,我們目前處於NA為主要治療藥物的抗病毒時代。根據指南要求,針對HBeAg陰性的慢B肝患者,AASLD和EASL均提出HBsAg消失才可考慮停藥,而中國指南提出不僅要HBsAg消失且產生HBsAb並穩定12個月及以上才可以停藥。
但是長時間的NA治療下,慢B肝患者極少發生血清HBsAg消失。香港一項針對全球10個國家地區23個中心7679例慢B肝初治患者的研究提示,使用恩替卡韋或替諾福韋治療8年, HBsAg的消失率分別為1.69%和1.34%。針對長期NAs治療的累積血清HBsAg陰轉率,HBeAg陽性患者陰轉率為1%-11.8%,而HBeAg陰性患者小於1%。由此應運而生一系列問題與挑戰:一是久治不愈,需要長期用藥的累積藥物副作用之虞;二是久治不愈,鞏固治療後停藥的安全性之虞;三是久治不愈,於患者依從性問題。
儘管如此,追求HBeAg陰性慢B肝的臨床治癒也並非絕對不可能。2013年的研究提示,停藥3年的HBeAg陰性慢B肝患者仍有三分之一可以維持穩定的病毒學應答。基於此,APASL更新了HBeAg陰性慢B肝患者停藥的指征:NAs經治並獲得完全病毒學應答≥2年且非肝硬化慢B肝患者可考慮密切監測下停藥。
(3)從臨床治癒的時間線角度,2015年APASL正式提出「停藥規則」,2018年將NAs停藥聯合密切監測命名為「停藥-觀察」,部分HBeAg陰性慢B肝患者實現了從無限期治療到有限期治療的模式轉變,提出停藥時HBsAg滴度越低,安全停藥的可能性越大。2021年Berg和Lampertico提出「停藥-反彈-治癒」,使部分HBeAg陰性慢B肝患者因規則停藥實現了臨床治癒。但是這一觀點遭到了台灣學者的質疑,因為他們觀察到,停藥以後沒有病毒學反彈,也沒有臨床復發的最安全NAs停藥組,在停藥後發生HBsAg自發清除的比例最高;其次是有病毒學反彈,但沒有臨床復發;再其次是有臨床復發,但不需要治療;最差的是有病毒學反彈及臨床復發且還需要治療的患者。因此,他們建議將之前的模式改為「停藥-治癒」更為妥當。
(4)從HBsAg滴度水平角度,停藥點更低的血清HBsAg水平利於停藥隨訪中HBsAg的自發消除,相較於歐洲白人患者(<1000 IU/mL),亞洲患者需要更低的血清HBsAg水平(<100 IU/mL)才會有較好的HBsAg陰轉積累。
(5)從停藥後風險的角度,儘管與繼續接受NAs治療的患者相比,長期NAs治療且獲得有效病毒學和生化學應答的HBeAg陰性非肝硬化慢B肝患者,在停藥後隨訪期內(3-5年)的HCC發生風險未見增加(P=0.836),但停藥的風險仍不容忽視。一項納入了1076例CHB患者的NAs停藥後隨訪研究隊列中,在隨訪期間(中位隨訪44.3個月),有53.2%出現ALT異常和近20%的患者肝炎復發,且多數復發的患者需要重新啟動治療;RETRACT-B研究中,NAs停藥後48個月累積臨床復發率為54.6%,這些復發患者中又有54.7%需要重新啟動治療。儘管重新啟動治療後對多數患者是安全的,但REEF-2研究中有1例受試者雖然重新啟動了NAs治療,但仍迅速發展為亞急性肝衰竭,並因此緊急接受了肝移植。
(6)從臨床治癒監測角度,HBV RNA有助於指導NAs治療下的「安全停藥--治癒」。NAs等能有效阻斷rcDNA的形成,但要耗竭cccDNA池需要長時間的鞏固治療;NAs對HBV RNA病毒樣顆粒的產生和釋放無影響,因此血清中HBV DNA/RNA的共同消失才提示cccDNA消失/轉錄沉默。
循環血及肝組織內顯著降低的HBsAg
或有利於抗HBV特異的免疫重建
獲得性免疫中的抗HBV特異T細胞、B細胞發揮控制感染、清除病毒的作用,但是持續高水平的HBsAg水平會使這些細胞功能受損,非特異性炎症因子介導的持續肝臟炎症會引起肝細胞壞死、再生,誘發肝纖維化、肝硬化,最終導致肝細胞癌。來自新加坡的一項研究顯示,慢性HBV感染者的抗HBs特異T細胞隨患者年齡增長而減少;而抗HBc特異性T細胞數量則無明顯變化。因此,如果通過降低病毒抗原不足以使慢B肝患者重建其抗HBV特異性免疫功能的話,通過治療降低病毒抗原的水平是否是NA停藥後HBeAg陰性患者獲得HBsAg自發清除所必須?值得廣大學者思考。
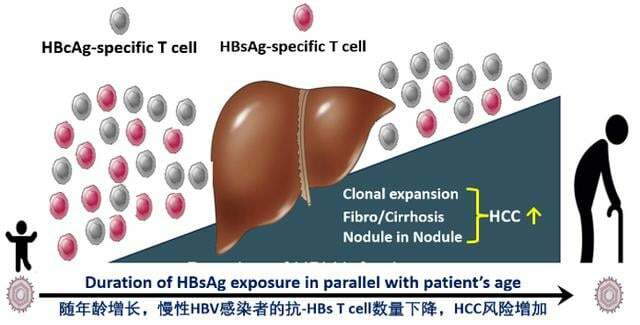
(圖片源自幻燈)
部分HBeAg陰性慢B肝患者在NA停藥後不發生病毒學反彈的可能機制:① NA治療下患者cccDNA池因缺乏從頭感染及內補充而耗竭:NAs可有效抑制子代病毒DNA產生;rcDNA合成過程中NA的摻入不可逆地終止了病毒DNA鏈的延伸,使「子代病毒」不具有感染性;② 殘存cccDNA池的表觀修飾沉默:HBV轉錄抑制後,宿主細胞被降解抑制的SMC5/6恢復表達並轉錄沉默HBV cccDNA;其它表觀修飾所致cccDNA轉錄沉默。
2022的AASLD會上Harry L.A. Janssen提出了HBeAg陰性慢B肝停藥策略。針對HBeAg陰轉超過3年的鞏固治療的慢B肝患者,或HBeAg陰性超過3年實現完全病毒學抑制的慢B肝患者,如不存在肝纖維化或肝硬化,願意接受停藥後監測,且亞洲人表面抗原<100IU/mL時,在患者積極配合下可以考慮停藥。
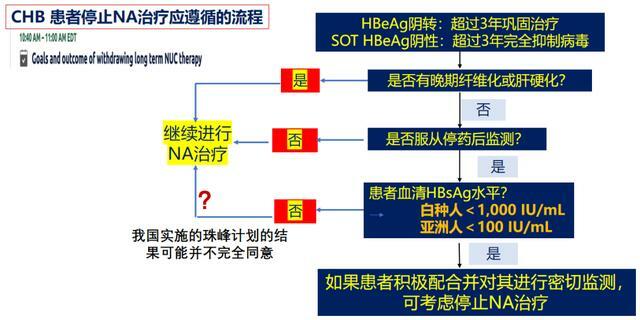
(圖片源自幻燈)
臨床亟待解答的問題
1. 什麼樣的NA經治患者可以嘗試「停藥→治癒」模式?血清HBsAg<1500IU/mL足夠嗎?
2. 080的數據顯示,長期接受NA治療的患者有較高的比例符合嘗試「停藥-治癒」條件,停藥後是否大部分能實現臨床治癒?
3. 對停藥反彈者的優化治療,選擇NAs還是長效干擾素?
4. 對停藥未反彈者也未出現HBsAg消失患者,如何處理提升陰轉率?啟動干擾素治療嗎?
5. 停藥點血清HBV RNA檢測(聯合HBsAg水平)是否可以提高NAs停藥安全性?
6. 經濟效益問題:目前密集監測的成本可能高於NA治療,最佳檢測策略是什麼?
參考文獻 上下滑動查看
1. Terrault NA, Wahed AS, Feld JJ, et al. Incidence and prediction of HBsAg seroclearance in a prospective multi-ethnic HBeAg-negative chronic hepatitis B cohort. Hepatology. 2022 Mar;75(3):709-723.
2. Le Bert N, Gill US, Hong M, et al. Effects of Hepatitis B Surface Antigen on Virus-Specific and Global T Cells in Patients With Chronic Hepatitis B Virus infection. Gastroenterology. 2020 Aug;159(2):652-664.
3. Yang S, Zeng W, Zhang J, et al. Restoration of a functional antiviral immune response to chronic HBV infection by reducing viral antigen load: if not sufficient, is it necessary? Emerg Microbes Infect. 2021 Dec;10(1):1545-1554.
4. 高林, 毛天皓, 彭思雯,等. 核苷(酸)治療下較短的cccDNA半衰期或給"B肝治癒"點燃希望[J]. 中華肝臟病雜誌, 2022, 30(01):99-102.
5. Allweiss L, Giersch K, Pirosu A, et al. Therapeutic shutdown of HBV transcripts promotes reappearance of the SMC5/6 complex and silencing of the viral genome in vivo. Gut. 2022 Feb;71(2):372-381.
6. 魯鳳民,於樂成,高林,姜倩倩,陳香梅,莊輝. HBeAg陰性慢性B型肝炎患者停藥後HBsAg可陰轉:停藥-治癒策略或許正在來臨. 中華醫學雜誌 2022 年11 月1 日第 102 卷第 40 期 Natl Med J China, November 1, 2022, Vol. 102, No. 4
專家簡介

魯鳳民 教授
▪北京大學肝病研究所教授、北京大學基礎醫學院病原生物學系主任,北京大學感染病中心教授。
▪研究方向:B型肝炎病毒及相關肝病、肝癌發病機制及診斷等。
▪承擔課題:國家「傳染病防控科技重大專項」、自然科學基金委及北京市科委項目等課題。
▪主要學術成就:提出HBV 整合致癌新機制;實驗證實HBV RNA病毒樣顆粒的存在,補充完善了HBV的生命周期;提出了以血清HBV RNA檢測預測核苷類藥物停藥風險潛在價值;首次提出肝臟彈力測定可用於評估不同病因肝臟炎症活動,拓展了其用途;明確了血清GP73可作為不同病因肝硬化的無創診斷指標等。
▪在New England Journal of Medicine、Journal of Hepatology、Hepatology、Cancer Research等雜誌發表130餘篇SCI論文(著),被引用近萬次。
▪曾作為參加人兩次獲得國家科技進步二等獎;作為牽頭人獲中華醫學會科技進步二等獎1次。
來源:肝膽相照平台