痛風,這個聽起來有些陌生的名詞,卻是許多人生活中的噩夢。很多人認為痛風是一種「富貴病」,只有富人才會得,而且不需要預防。
然而,這種觀念是錯誤的。痛風並非只發生在富人身上,而且預防非常重要。痛風是一種常見的疾病,給患者帶來極大的痛苦。
所以,我們也應該了解,痛風的發病原因有哪些?應該如何進行預防?
一、痛風的定義與發病機制
1.痛風:痛風是一種由於尿酸代謝紊亂導致的關節炎症性疾病。尿酸水平升高,導致尿酸結晶沉積在關節和其他組織,引發劇烈疼痛、紅腫、發熱等症狀。
2.與尿酸:嘌呤是人體內重要的生物物質,參與DNA和RNA的合成。嘌呤在體內代謝產物為尿酸,正常情況下,尿酸會通過腎臟排出體外。當嘌呤代謝失衡或腎臟排尿酸功能減退時,尿酸水平上升。
3.尿酸沉積與痛風發作:尿酸水平升高,當達到一定濃度時,尿酸結晶容易在關節處沉積,導致痛風發作。痛風發作時,患者會感受到劇烈的疼痛、紅腫、發熱等症狀。
二、痛風的流行病學
1.痛風的發病率與患者數量
痛風在全球範圍內的發病率逐年上升,目前已有千萬患者受到折磨。這與不良的生活方式、飲食習慣等因素密切相關。
2.影響痛風發病的風險因素
痛風的發病風險因素包括遺傳、性別、年齡、肥胖、高血壓、糖尿病、高脂血症、腎臟疾病等。此外,飲食習慣如高嘌呤食物攝入、酒精攝入過多等也是誘發痛風的重要因素。
3.痛風與社會經濟地位的關係
儘管痛風曾被認為是「富貴病」,但實際上,痛風並不僅僅發生在富人身上。痛風患者分布在各個社會階層,與社會經濟地位並無直接關係。
三、痛風的臨床表現
1.急性關節炎
痛風最典型的臨床表現是急性關節炎,尤其是在夜間發作。患者常常感受到劇烈的疼痛、關節紅腫、發熱等症狀。
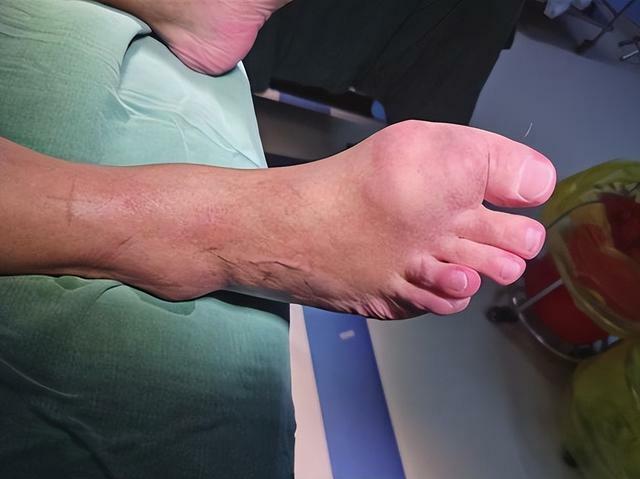
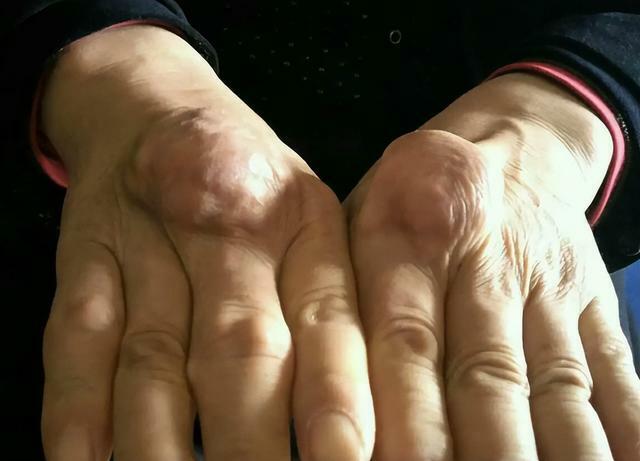
2.慢性痛風性關節病變
在痛風反覆發作的情況下,患者可能發展為慢性痛風性關節病變。關節逐漸受到破壞,導致關節功能障礙、畸形等。
3.腎結石與痛風腎病
尿酸水平升高,容易形成尿酸結石,導致腎結石和痛風腎病。這可能進一步導致腎功能受損,甚至腎衰竭。
4.心血管疾病與代謝綜合症的關聯
痛風患者往往伴有代謝綜合症,如高血壓、糖尿病、高脂血症等。這些疾病會增加心血管疾病的風險。

四、痛風的預防措施
(一)飲食控制
1. 低嘌呤飲食:避免高嘌呤食物,如內臟、海鮮、紅肉等。
2. 避免過度攝入酒精:酒精攝入過多會增加尿酸生成,加重痛風病情。
3.攝入足夠的水分:充足的水分攝入有助於稀釋尿酸,降低尿酸結晶的風險。
(二)保持健康的生活方式
1.適量運動:適量運動有助於控制體重、促進新陳代謝,降低痛風發病風險。
2.控制體重:肥胖是痛風的重要風險因素,控制體重有助於預防痛風。
3.管理壓力:長期壓力可能影響尿酸代謝,加重痛風病情。
(三)定期體檢與病情監測
定期體檢,監測尿酸水平,及時發現和干預痛風病情。

五、痛風的診斷與治療
痛風的診斷和治療分為以下幾個方面:
(一)診斷方法:
臨床表現:根據患者的症狀和體徵,如急性關節炎發作、關節紅腫等,初步判斷是否為痛風。
實驗室檢查:檢測血尿酸水平,尿酸水平升高可能提示痛風。但需要注意的是,並非所有痛風患者在發作時尿酸都升高,部分患者在非發作期才會出現尿酸升高。
關節穿刺:通過關節穿刺取得關節液,觀察尿酸結晶。在顯微鏡下觀察到尿酸鈉結晶是確診痛風的金標準。
(二)治療方法:
1.急性發作期治療:主要採用抗炎鎮痛藥物,如非甾體抗炎藥(NSAIDs,例如布洛芬、消炎痛等)、糖皮質激素(如強的松、地塞米松等)或秋水仙鹼類藥物(如秋水仙鹼、羥基氯喹等)。治療期間需要密切觀察病情變化,並遵循醫囑調整藥物劑量。
2.長期藥物治療:對於反覆發作的痛風患者或存在併發症的患者,需要使用尿酸降低藥物,如別嘌醇(一種嘌呤氧化酶抑制劑,通過減少尿酸生成降低血尿酸水平)或苯溴馬來酸(一種尿酸排泄促進劑,通過增加尿酸排泄降低血尿酸水平)。藥物治療需在醫生指導下進行,並定期檢查尿酸水平以評估治療效果。
3.生活方式干預:調整飲食習慣,避免高嘌呤食物(如內臟、海鮮、紅肉等)、限制酒精攝入;增加運動,保持適當體重;保持充足的水分攝入,以幫助稀釋尿酸和降低尿酸結晶的風險。

總結
痛風並非「富貴病」,而是一種嚴重的慢性疾病。它給患者帶來極大的痛苦,嚴重影響生活質量。
通過預防措施和早期干預,痛風是可以控制的。患者應該積極參與病情管理,改善生活方式,減輕病痛。
提高痛風認識,關注痛風預防,減輕患者痛苦。讓我們共同努力,關注痛風患者,為他們的健康保駕護航。